内視鏡手術 Endoscopic Surgery
内視鏡手術について
外科領域における高精細内視鏡を用いた手術や上部・下部消化管内視鏡を用いた消化管の癌の治療などを行っております。
呼吸器外科・甲状腺外科
良性・悪性気道狭窄、気管(支)食道瘻に対する内視鏡手術
気道狭窄は呼吸困難の原因となり、全身状態の悪化に繋がります。また、気管(支)食道瘻では気管(支)と食道が交通することで、慢性的な肺炎を生じるため、全身状態の悪化に繋がることがあります。それぞれの状態に関して症状緩和を目的とした気管支インターベンション治療が行われることがあります。一方で、呼吸器インターベンション治療は致命的な患者さんが多く、治療自体も危険性が高く、適応についても十分に検討が必要になります。特に危険な場合は軟性鏡(一般的に行われている気管支鏡)とは異なり、硬性鏡を用いることで術中安全に処置を行うことが可能になります。一方で、硬性鏡の治療は危険性が高く、専門性も高いため、施行できる施設も限られています。
【東京医科大学病院での特色】
当院では歴史的にも気管支鏡(軟性鏡・硬性鏡)の扱いに慣れており、気道狭窄及び気管(支)食道瘻で他院から紹介を頂くこともあり、適応についても日頃から検討させて頂いております。また、硬性鏡による治療に関しても必要があれば積極的に施行しています。特に、良性疾患による気道狭窄や悪性疾患による気管分岐部の気道狭窄に関してはシリコンステント留置が必要となり、硬性鏡での治療が必要になり、施行できる施設が限られます。
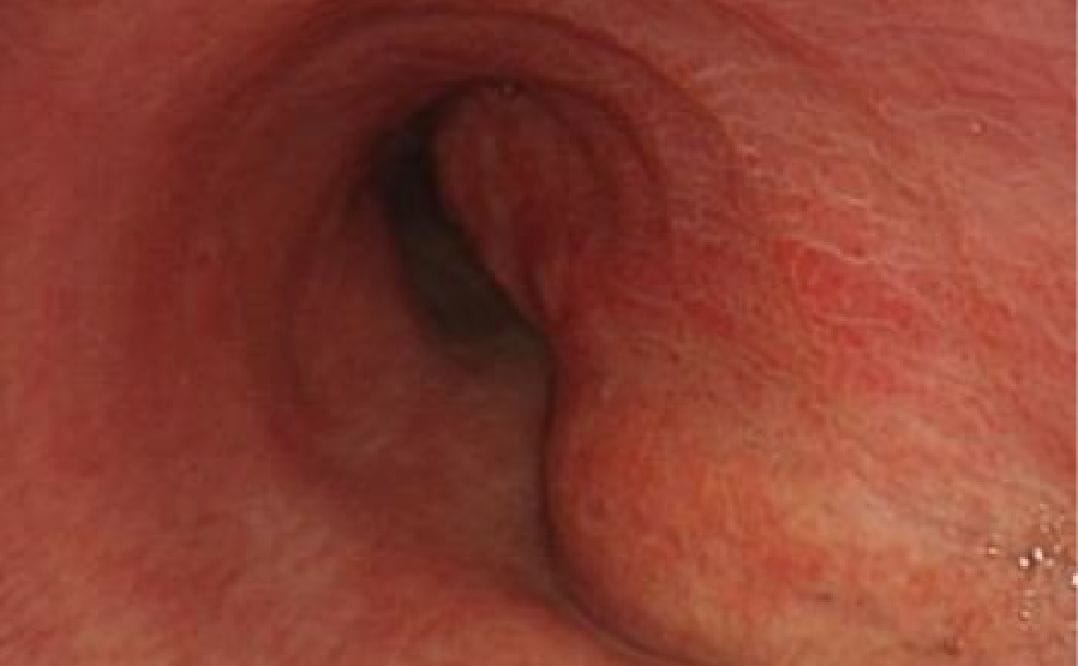
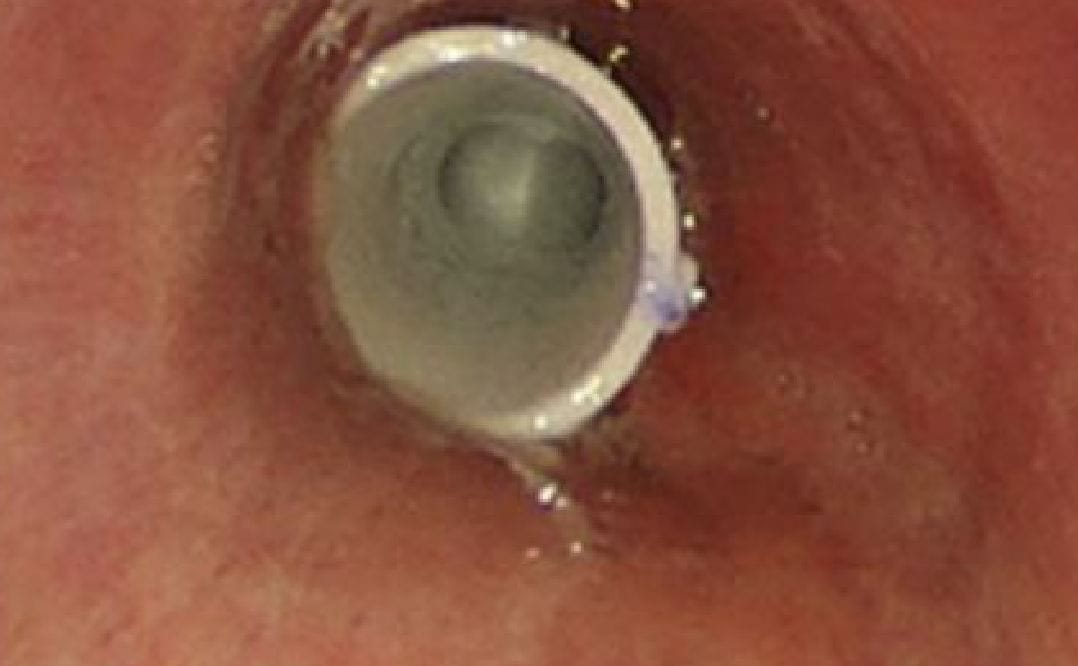
肺がんに対する光線力学的治療(PDT)
光線力学的治療(photodynamic therapy:PDT)とは、がんに集積する性質をもつ光感受性の薬剤とレーザー光が光化学反応を起こすことにより抗がん作用を引き起こす局所治療法です。肺癌においては主に中枢気道にある小型の早期がんが対象となります。薬剤を投与した後、内視鏡を気管に挿入して病変まで誘導し、レーザー光を直接病変に照射します。このような内視鏡PDTは手術を回避することができ、体に傷をつけることもないため痛みも生じない侵襲の低い根治可能ながん治療です。治療後は皮膚に光過敏反応が生じてしまうため3日から2週間の遮光が必要になります。入院期間も短く術後3日で退院できます。
【東京医科大学病院での特色】
東京医科大学病院では世界に先駆けてPDTの開発や研究が行われ、1990年には世界で初めてPDTによる肺癌治療に成功いたしました。そしてこれまでに多くの実績を積みながらPDTによる早期肺癌治療を標準治療になるまで世界に普及いたしました。現在でもPDTの中核病院として多くの患者さんが治療を受けておられます。今後は肺の中の病変に対して高齢者や肺機能が悪く手術が難しい患者さんに対する代替治療となるよう治療拡大を目指し、研究を進めております。
泌尿器科
尿路結石症に対する内視鏡手術
尿管結石に対する内視鏡手術の一つの方法として、Transurethral Ureteroscopy(TUL)があります。Transurethral Ureteroscopyは、尿道を介して内視鏡を導入し、尿管内の結石を視覚的に確認し、取り除く手術です。TULは最小侵襲手術の一つであり、通常、大きな切開が必要ないか、傷が小さいため回復が比較的迅速です。
【東京医科大学病院での特色】
腎臓・尿管結石では、患者さんへの負担の少ない体外衝撃波結石破砕術(ESWL)による非観血的治療あるいは内視鏡手術により良好な治療効果をあげています。特にESWLは、ほとんどの患者さんが外来通院で治療可能となっています。
前立腺肥大症に対する内視鏡手術
前立腺肥大症による排尿障害に対する治療として、内視鏡手術を行っております。当院ではレーザーを用いた経尿道的ホルミニウムレーザー前立腺核出術(HoLEP)による内視鏡手術を行っております。この手術は従来の経尿道的前立腺切除術(TURP)に比べ、少ない出血量で行うことができ、体積の大きい前立腺肥大症に対しても安全に行うことができます。
消化器外科・小児外科
膀胱尿管逆流症に対する膀胱鏡下逆流防止術
膀胱尿管逆流症に対する低侵襲治療として、当科では膀胱鏡下逆流防止術を導入しております。膀胱鏡という細長いカメラを尿道から膀胱に入れ、膀胱内の尿管口にヒアルロン酸/デキストラノマーからできた製剤を注入し、逆流を防ぎます。従来の開放手術に比べて患者さんへの負担が少なく、短期の入院で治療が可能です。病状によっては開放手術を選択する必要があるので、患者さんの病状を正確に評価して治療法を選択いたします。
-
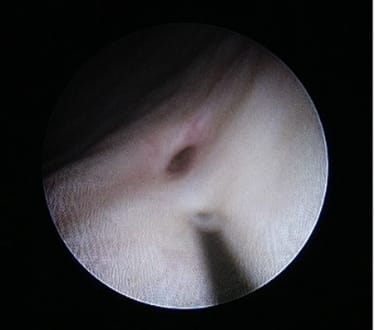
注入前
-
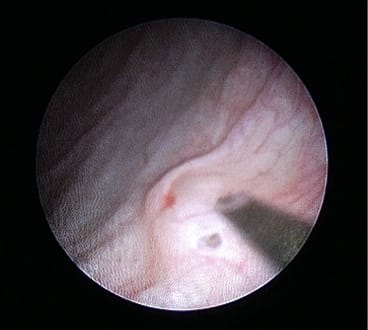
注入後
産科・婦人科
婦人科における内視鏡手術
婦人科における内視鏡手術は、大きく子宮鏡手術、腹腔鏡手術、ロボット支援手術に分類されます。内視鏡手術は身体への負担が少ない低侵襲手術であり、お腹を大きく切る開腹手術とは異なり、創が小さく術後の痛みが少ないという特徴があります。また、術後の合併症が少なく術後の回復が早いため、入院期間も短くなります。そのため、社会復帰も早く、忙しい方には大きな利点となります。この20年ほどの間に内視鏡手術は急速に普及し、産婦人科手術の中心的役割を担いつつあるようになってきています。
婦人科における子宮鏡手術
子宮鏡とは子宮内腔の観察のための内視鏡で、自在に曲がるファイバースコープと呼ばれる軟性鏡と硬く真っ直ぐな硬性鏡があります。前者は検査のためのもので、後者は手術用です。子宮鏡手術においては、硬性鏡を子宮の入り口(子宮口)から挿入し、子宮の内部をモニターで観察しながら子宮筋腫や子宮内膜ポリープを削除します。子宮鏡を腟から子宮内へ挿入しますので、腹部や外陰部に創はできません。体への負担が少ない手術です。
子宮鏡手術の適応疾患
子宮筋腫(主に粘膜下筋腫)、子宮内膜ポリープ、中隔子宮などの子宮奇形、子宮内腔癒着症などが子宮鏡手術を行う主な疾患です。粘膜下筋腫や子宮内膜ポリープは、不正性器出血や過多月経などを引き起こすことがあります。また、子宮内腔の形態異常や癒着があると、不妊症や不育症の原因となることがあります。これらの治療には子宮鏡手術が適しています。ただし、サイズの大きな筋腫など子宮鏡手術が適さない場合がありますので、上記疾患のすべてが適応となるわけではありません。担当医とご相談ください。
【東京医科大学病院での特色】
子宮鏡手術は、お腹に創がつかないため術後の痛みがほとんどなく、身体への負担が少ない術式です。そのため、当科では手術翌日に退院となりますが、携帯型子宮鏡も導入しており、軽症の場合には日帰り治療が可能です。子宮内腔は妊娠には非常に重要な場所であり、子宮内腔を覆っている子宮内膜がベッドとなり受精卵がそこに着床し発育していきます。粘膜下筋腫や子宮内膜ポリープなどは不妊症や不育症の原因となるため、当科ではリプロダクションセンターと綿密な連携をとり、子宮鏡検査そして子宮鏡手術を行っております。
腹腔鏡手術、ロボット手術に関しては別項をお読みください。
消化器内科
超音波内視鏡ガイド下経消化管的ドレナージ、内視鏡的ネクロセクトミー
対象疾患:膵仮性嚢胞、被包化膵壊死、術後膵液瘻、腹腔内膿瘍など
急性膵炎や慢性膵炎により、膵仮性嚢胞(pancreatic pseudocyst ; PPC)または被包化膵壊死(walled-off necrosis ; WON)といった膵臓やお腹の中に液体や壊死物質の溜まりを形成することがあります。これが感染などを引き起こすとその治療に難渋し、時として致命的となることがあります。そういった症例に対して、近年、超音波内視鏡(EUS)を用いて消化管(胃や小腸など)とその貯留物を、ステント(チューブ)や瘻孔形成補綴材(専用処置具)を用いて繋ぎ、膿や壊死物質を排出させる(ドレナージ)、超音波内視鏡ガイド下経消化管的ドレナージ(EUS-TD)という治療法があります。また、この貯留物が固形の壊死物質が多く、排出が困難な場合には、専用処置具を通じて、壊死物質除去術(ネクロセクトミー)が必要となってくることもあります。以前は外科的に行われていましたが、内視鏡的ネクロセクトミーの方が、侵襲(体への負担)が少ないうえに偶発症や術後合併症が少ないことから、選択されるようになってきています。同治療を外科手術後の膵液瘻という合併症や、何らかの原因で生じた腹腔内膿瘍という疾患に対しても行っています。
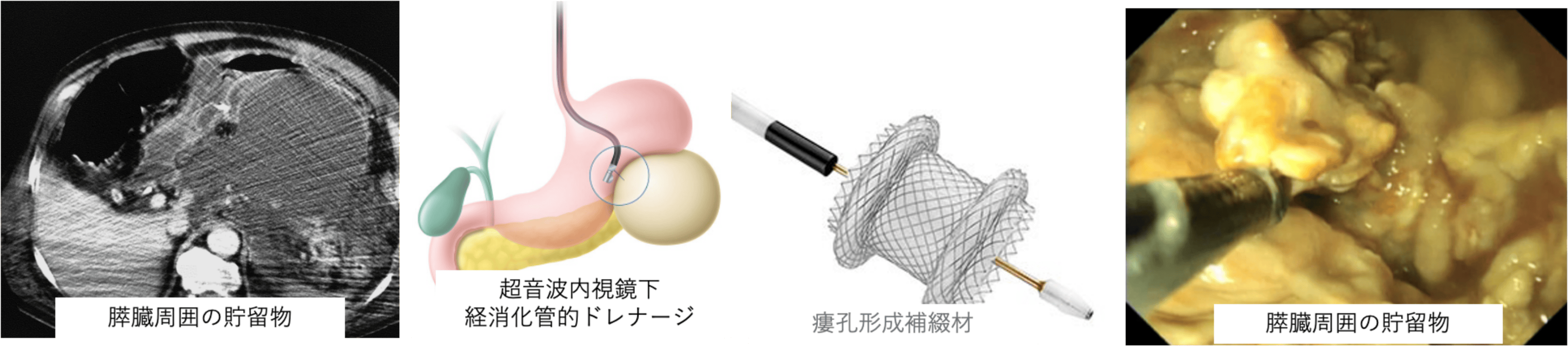
超音波内視鏡ガイド下胆道(膵管)ドレナージ
対象疾患:胆管狭窄、膵管狭窄など
胆管がんやすい臓がんなどが進行すると、胆汁の通り道である胆管が狭窄し、閉塞性黄疸の状態になります。そのまま放置していると、痛みや発熱、胆管炎や肝不全という病態を引き起こします。本来はERCP(内視鏡的胆管膵管造影)により内視鏡を用いて狭窄部位にステントを留置しますが、腫瘍によって消化管が狭窄している場合や消化管の手術をされている方では、本治療が難しい場合があります。そういった場合に、行われているのが超音波内視鏡ガイド下胆道ドレナージ術です。胃や小腸などの消化管から胆管を穿刺し、ステントを留置することで体外に管を繋ぐことなく閉塞した胆管の治療が出来る方法です。当科では、この治療専用のステントを開発し、治療に用いています。また、良性の胆管疾患、膵疾患に関わる症例に対しても行っています。

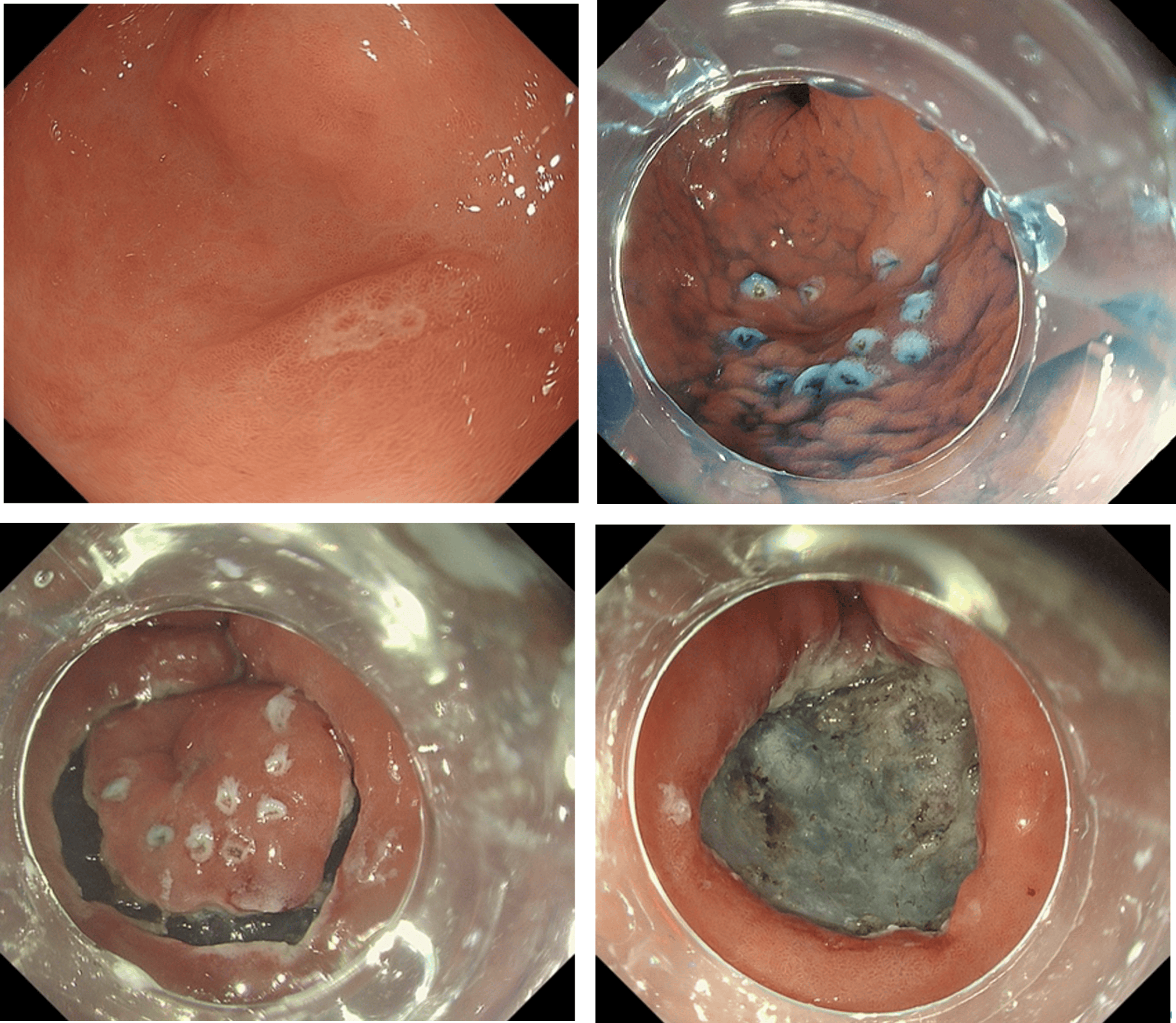
膵神経内分泌腫瘍に対する内視鏡治療
膵神経内分泌腫瘍に対して外科的な膵切除術がガイドライン上で標準治療となっております。しかし、手術に伴う侵襲度が高いことから、遠隔転移やリンパ節転移の可能性が極めて低い腫瘍径の小さい膵神経内分泌腫瘍(WHO分類G1)に対して、低侵襲局所治療である”超音波内視鏡ガイド下エタノール注入療法”が開発されました。超音波内視鏡下に腫瘍を穿刺し、エタノールを注入することで腫瘍を凝固壊死させる治療であり、安全性が高く、患者さんの負担も少ない治療であり、その有用性が報告されております。
図. 小さな膵神経内分泌腫瘍に対する超音波内視鏡ガイド下エタノール注入療法

- A.超音波内視鏡ガイド下エタノール注入療法のシェーマ
- B.超音波内視鏡下に25ゲージ針で腫瘍を穿刺する
- C.エタノールを注入して腫瘍を凝固壊死させる
【東京医科大学病院での特色】
『膵神経内分泌腫瘍に対する超音波内視鏡ガイド下エタノール注入療法:多施設共同前向き介入研究』に参加し、先進医療として2021年10月から2022年4月まで7名の患者さんの治療を行いました。有害事象は1例も認めず、非常に低侵襲性な治療であり、有用な治療選択肢と考えられます。先進医療としての臨床試験は終了しておりますが、当院の倫理委員会の承認のもと、自費診療で治療を継続しております。4〜6日間程度の入院で治療を行っております。
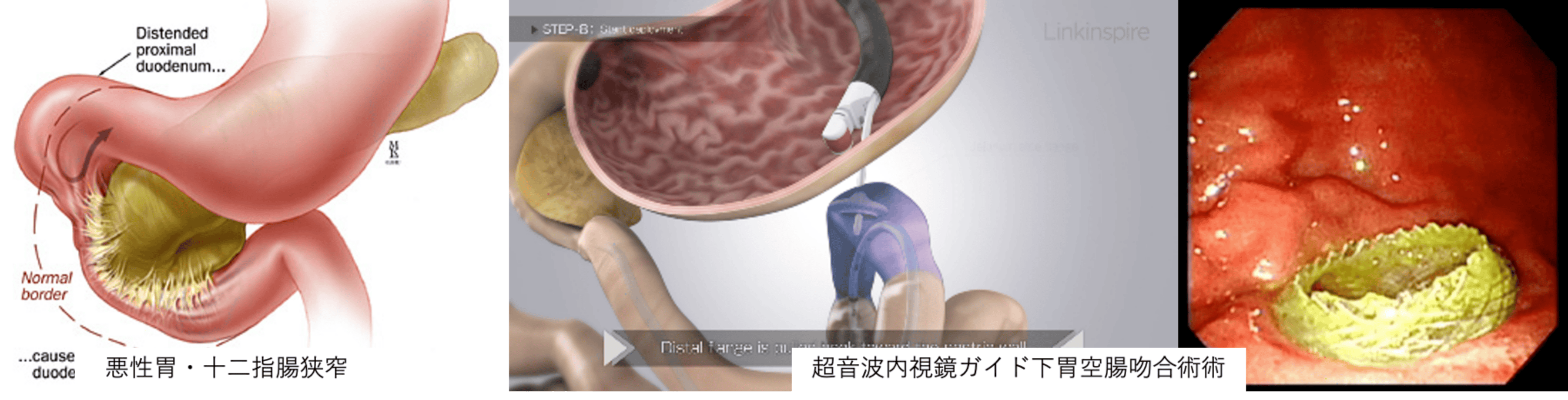
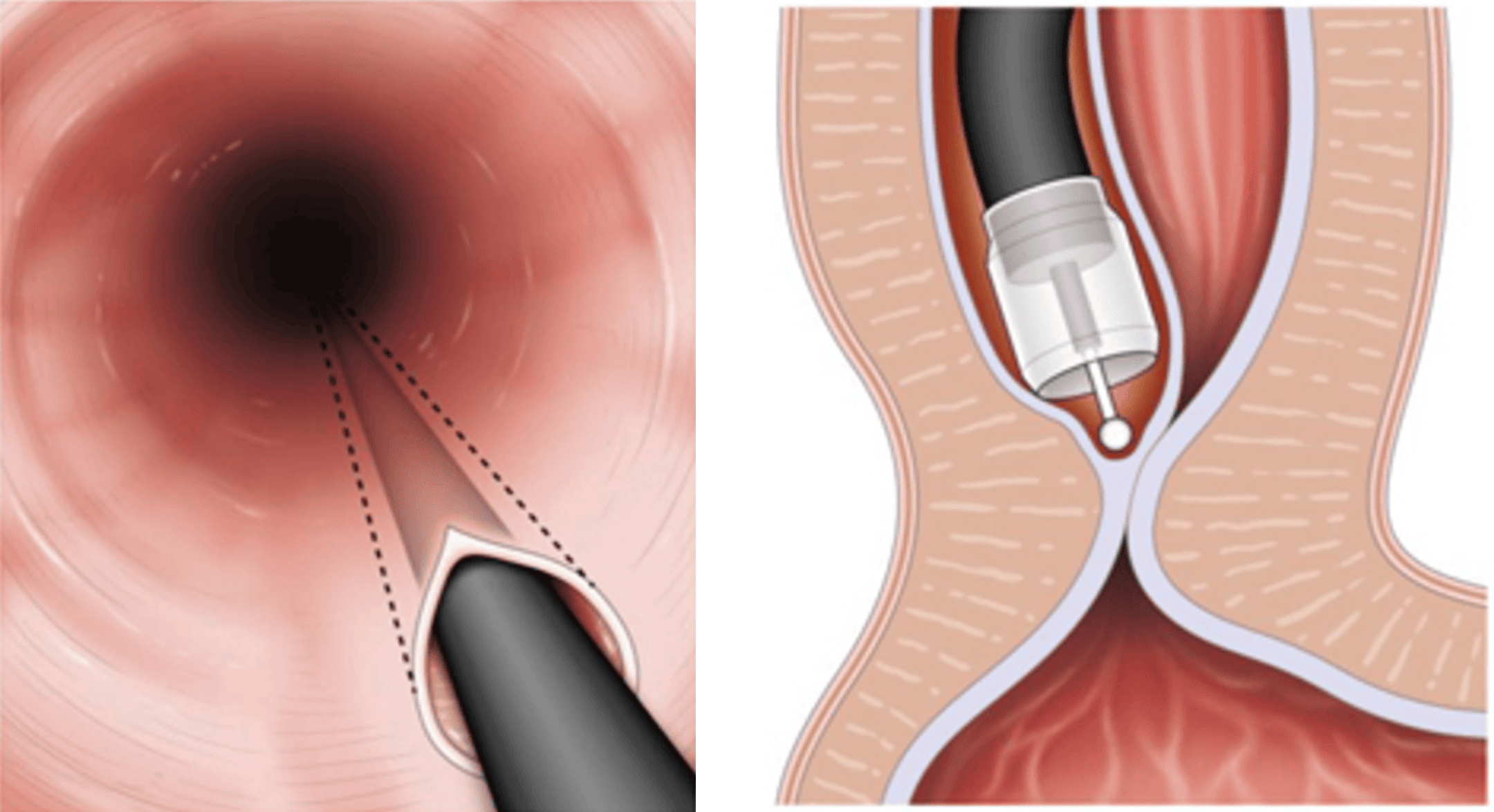
超音波内視鏡ガイド下胃空腸吻合術
対象疾患:悪性十二指腸狭窄
膵がんや胃がん、十二指腸がん、胆管がんなどが進行すると、胃や十二指腸狭窄(胃や十二指腸の内腔が狭くなってしまうこと)が生じることがあります。そうなると、食事が摂れなくない場合や、食べてもすぐに嘔吐してしまうというような状態となり、非常に苦痛の強い状態となります。こういった病態に対して、以前より外科的に胃と空腸をつなぐバイパス術(胃空腸吻合術)や内視鏡的十二指腸ステント留置術が標準治療として行われています。しかし、外科手術は体に対する負担も大きく、体力の落ちている患者さんには適さない場合や、内視鏡的十二指腸ステント留置は、金属ステントの編み目の間から腫瘍が入り込み、それにより再び狭窄が生じたり、十二指腸に穿孔(臓器に穴が空いてしまうこと)をおこし緊急手術になるといったデメリットもありました。我々は、新たな治療法として「超音波内視鏡ガイド下胃空腸吻合術」を以前より臨床研究として行ってきました。本治療法は、超音波内視鏡で観察しながら、瘻孔形成用補綴材を用いて胃と空腸を吻合(臓器と臓器をつなげて新たにバイパス路を作ること)します。本治療は、現在治験として行っています。詳細についてはお問い合わせください。
胆石症に対する内視鏡逆行性胆管膵管造影検査(ERCP)や、経口胆道鏡(POCS)、
電気水圧衝撃波(EHL)、ホルミニウムYAGレーザー(Ho-YAG)、体外衝撃波結石破砕治療(ESWL)
などを駆使した治療
当科では、胆石症(総胆管結石や肝内結石)に対して、ERCP関連治療(小腸内視鏡なども含む)や経皮的治療、超音波内視鏡下治療(新たな治療)などを、単独あるいは組み合わせて治療を行っています。他院で内科的治療が困難で、外科手術を勧められた患者様に対しても、可能な限り内視鏡を中心とした低侵襲な治療を提供しています。巨大結石や積み上げ結石、硬い結石などに対しては、最新型のPOCSを用いて、直接胆石を観察しながら、EHLやHo-YAGといった装置を用いて、結石を破砕し除去します。また、内視鏡治療以外でもESWLによる結石破砕も行っています。

食道がんに対する内視鏡手術
ガイドラインに準じ、絶対適応である深達度粘膜上皮(EP)/粘膜固有層(LPM)、相対適応病変である粘膜筋層/粘膜下層(MM/SM1)までの病変を内視鏡的粘膜切除術(EMR) /内視鏡的粘膜下層切除術 (ESD) で治療をします。
食道がんに対する光線力学療法(PDT)
EMRやESD以外に内視鏡を用いたレーザーを使用し、がんを治療する光線力学療法 (PDT)という内視鏡治療があります。放射線治療後に治りきらない (遺残) もしくは再発した病変に対して、がんの深達度が固有筋層までで転移を認めず、内視鏡切除や外科切除が難しい場合に行うことができる治療方針です。がんに集まりやすい光感受性物質という特殊な薬剤を注射後に内視鏡を用いてレーザー照射する内視鏡治療です。
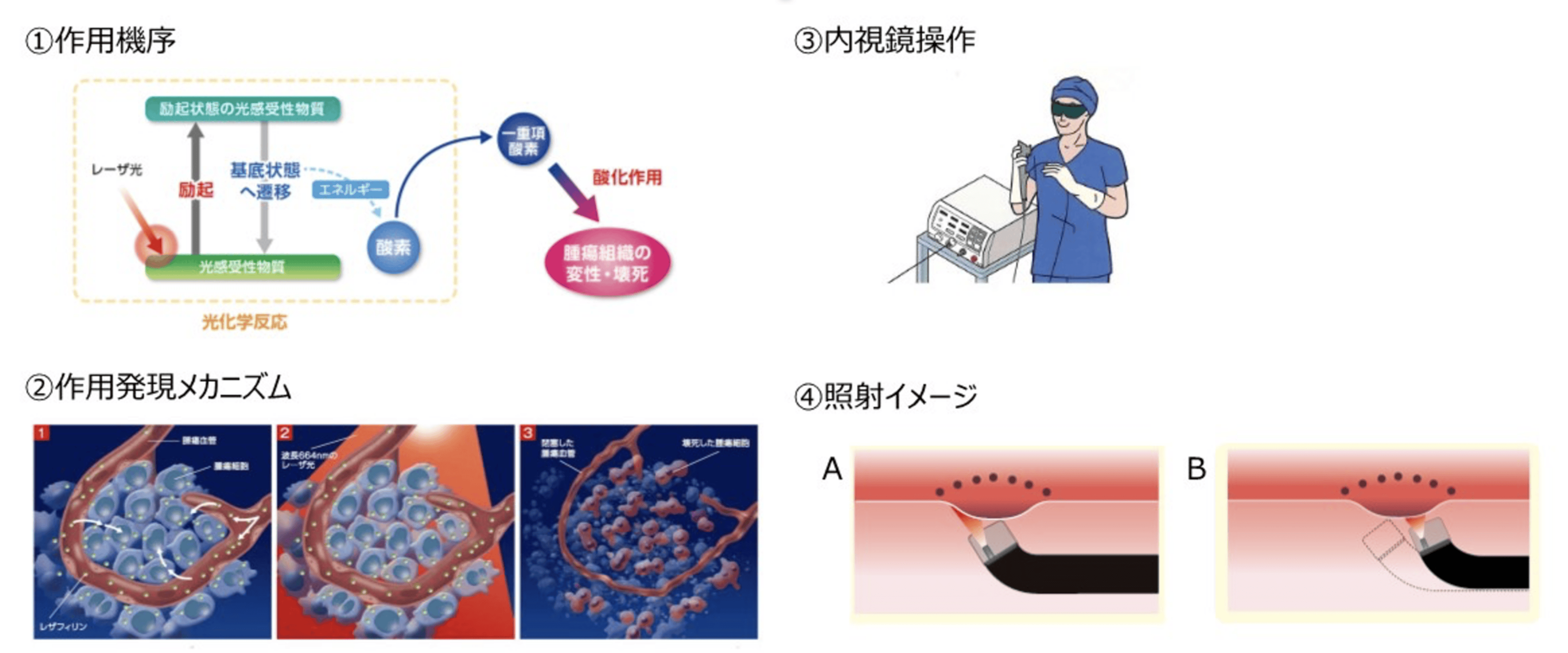
MeijiSeikaファルマ株式会社より引用
食道アカラシアに対する内視鏡手術
食物がのどを通りにくい、嘔吐するなどの症状がある場合、食道アカラシアを疑い検査を行います。食道アカラシアとは下部食道活躍部の弛緩不全と食道全体の蠕動運動障害を認める原因不明の食道運動機能障害です。食道造影検査(バリウムによる透視検査)、上部消化管内視鏡、食道内圧検査(食道内の圧力測定)で診断します。薬物療法やバルーン拡張などの治療では症状の劇的な改善は少ないとされ、奏功しない場合には経口内視鏡治療(POEM)や手術療法(Heller-Dor手術)を行います。POEMは安全性と低侵襲が認められた標準内視鏡治療です。食道筋層をイラストのように切開していくことで食道運動機能改善へと繋がります。低侵襲でありながら治療効果は手術と同等であるとされています。そのため、食事摂取も可能となり日常生活においてQOLの向上に繋がります。
胃がんに対する内視鏡手術
切除方法としては、EMRと2006年4月より保険収載されたESDがあります。2020年に早期胃がんの内視鏡治療ガイドラインが変更され、2014年に適応拡大因子とされた病変全てがリンパ節転移の危険性が1%未満とされる絶対適応病変に変更されました。ESDの普及によって、ESDであれば外科手術と同等の根治性が期待できるとしてガイドラインに準じて2cm以上の大きな病変に対しても内視鏡での切除が行われています。
大腸腫瘍に対する内視鏡手術
腺腫およびM・SM浅層までに留まる早期がんは、内視鏡治療の適応病変です。摘除方法としては、病変の大きさと形態によりホットバイオプシー(HB)・ポリペクトミー(PO)・EMR・ESDが適切に施行されています。ESDに関しては2012年4月より大腸腫瘍(腺腫・癌)に対しても保険収載されました。

耳鼻咽喉科・頭頸部外科
鼻・副鼻腔とは
鼻腔とは、鼻の内側の空間を鼻腔といいます。鼻腔には「鼻甲介」と呼ばれる突起があり、加湿に役立っています。 その周りにあるのが「副鼻腔」と呼ばれる空洞です。
副鼻腔は、鼻の周囲にある空洞です。主な副鼻腔には、前頭洞、篩骨洞、上顎洞、蝶形骨洞があります。副鼻腔から出る鼻水などの分泌物や異物は、この道を通って、副鼻腔の外に出ていきます。
鼻・副鼻腔に対する内視鏡治療
内視鏡下副鼻腔手術は、副鼻腔炎や副鼻腔の慢性的な炎症を治療するために行われる手術の一種です。この手術は内視鏡を使用して行われ、外部からの傷口を必要とせず、患者さんの回復が比較的速いことが特徴です。 手術の主な目的は、副鼻腔の自然な通気や排液を回復し、炎症を緩和することです。
【東京医科大学病院での特色】
鼻副鼻腔の手術は内視鏡の時代となりました。当科では最新のハイビジョンシステムとナビゲーションシステムを用いて内視鏡手術を行っています。涙嚢炎や鼻涙管閉塞症に内視鏡下鼻腔涙嚢吻合術も行っています。
心臓血管外科
右小開胸完全内視鏡下心臓手術
当科では、右小開胸 (右胸側方の約4cmの切開と10mm程度の2か所のポート創)による高精細4K 3Dモニターを用いた完全内視鏡下の下記疾患に対する手術を行っております。通常の胸骨正中切開に比べ、傷がかなり小さく、創部のトラブルや出血量が少なくなります。人工心肺装置の脱血のために頸静脈と大腿静脈、そして送血のために大腿動脈から6〜8 mm径のチューブを血管内に挿入しています。手技に関しては、ロボットではなく、術者が直接自身の手を用いて手術用道具を扱う方法を行っております。その理由として、ロボットアームには触覚がないため、特に画像モニター以外の見えない場所で何かに引っかかってもわからず、損傷してしまったりする可能性があることや、運針などの際の組織の硬さが感じ取れないことがストレスになります。術者の手を用いることによって組織の硬さや、何かに引っかかっている感触を感じながら手術をする方が現在のところは良いと考えております。
下記疾患のすべての患者さんが完全内視鏡下の良い適応となるわけではなく、通常の胸骨正中切開の方が安全で良い適応となることも多くあります。患者さんの状態に合わせて、より最適な治療を行うために、術前の検査を綿密に行っております。
大動脈弁疾患に対する手術
通常の胸骨正中切開と同じく、大動脈弁狭窄症や閉鎖不全症に対する弁置換術が主な手術となります。ただし、上行大動脈が拡大し、大動脈瘤 (> 45 mm)となっている場合や、大動脈基部という大動脈弁近くの大動脈のサイズが小さい場合には、人工弁を安全に植え込むことが難しい場合があります。このような場合には、通常の胸骨正中切開による大動脈弁置換術の方がより安全に手術を行うことができるので、右小開胸の手術はおすすめしません。
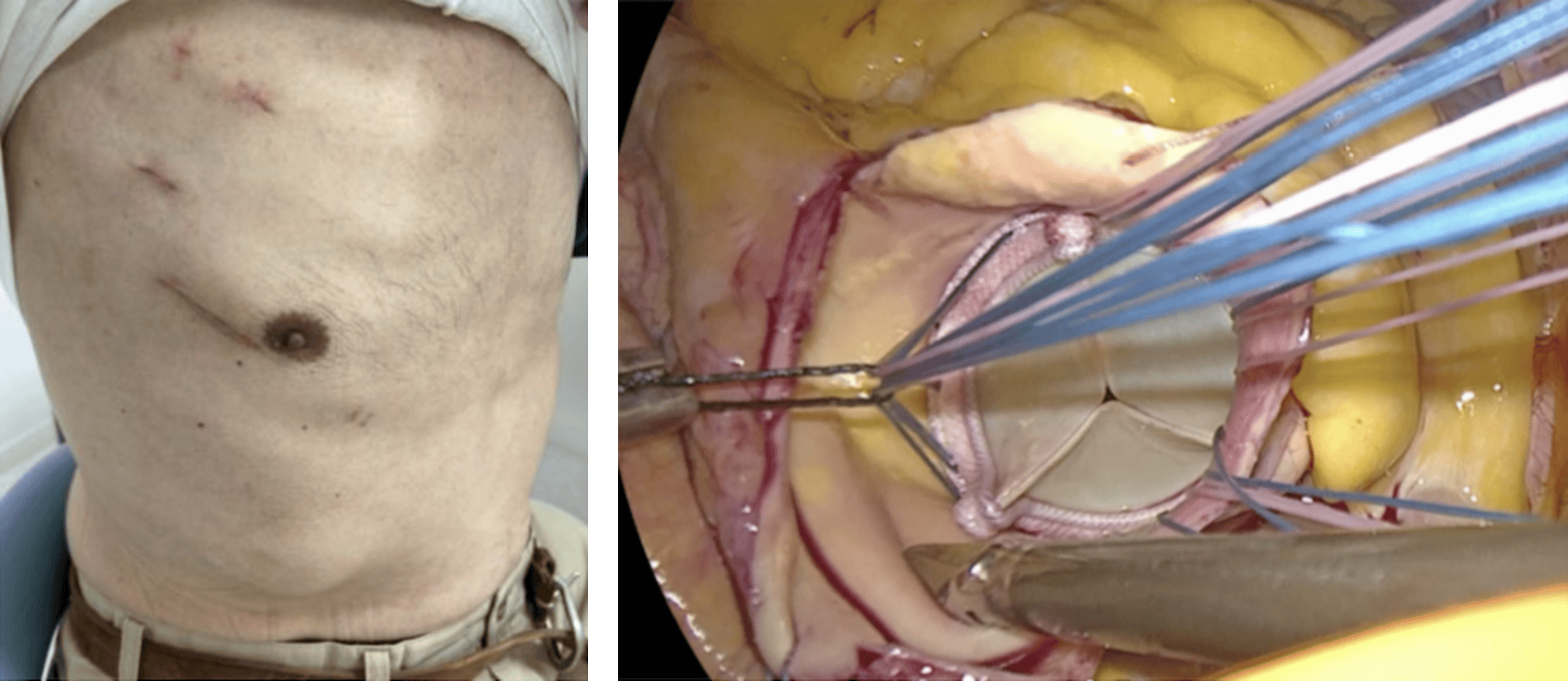
僧帽弁疾患に対する手術
通常の胸骨正中切開と同じく、僧帽弁閉鎖不全や狭窄症に対する弁形成術や置換術が主な手術となり、右小開胸完全内視鏡下手術の最も一般的な手術となります。僧帽弁閉鎖不全に対しては弁形成術が第一選択となりますが、形成術の方法は正中切開と同じ方法で行っております。
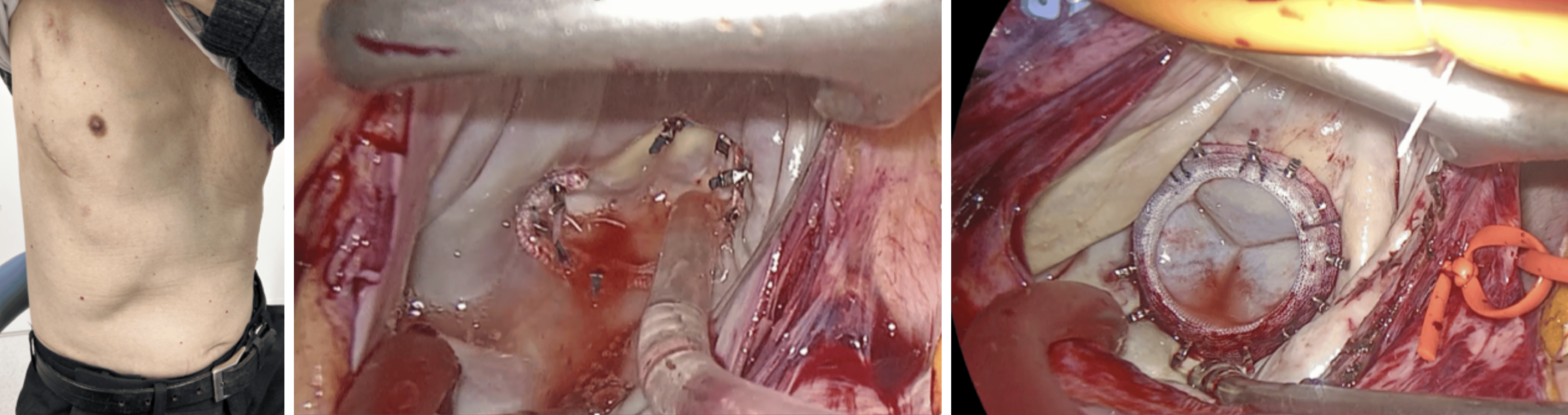
三尖弁疾患に対する手術
主に僧帽弁疾患や心房細動に伴う二次的三尖弁閉鎖不全に対して同時手術として三尖弁形成術を施行しています。
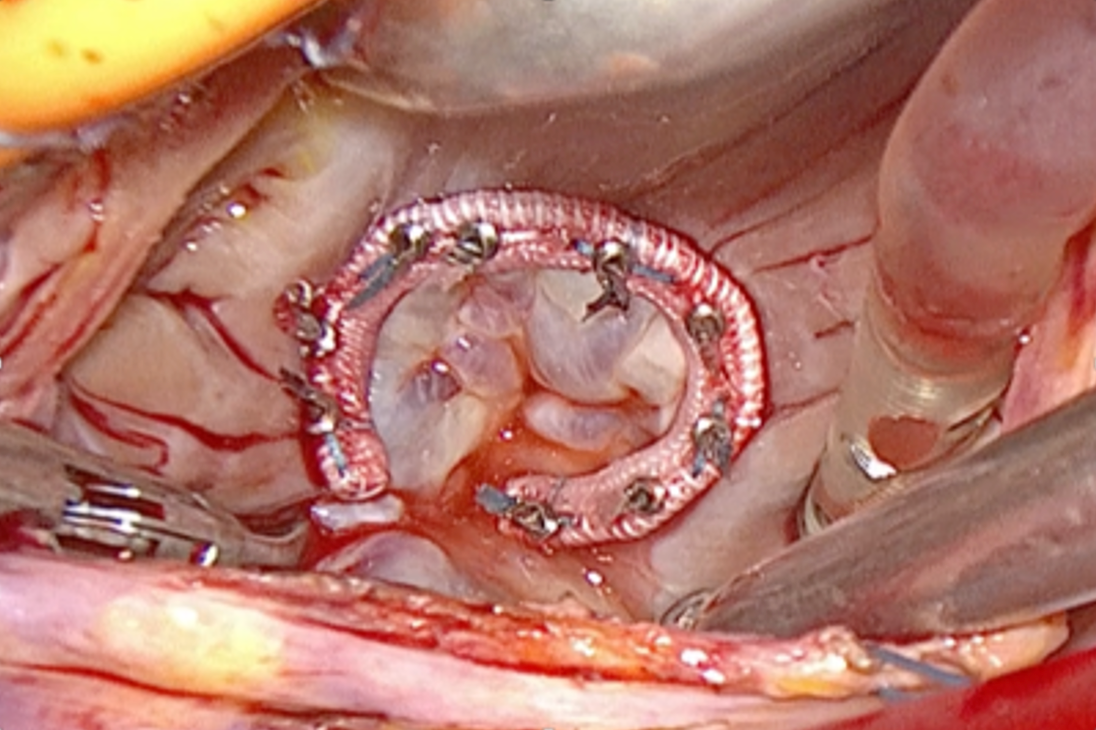
心房細動に対するメイズ手術、左心耳閉鎖
多くは僧帽弁疾患に伴い、僧帽弁との同時手術を行っています。単独心房細動に対しても行うことができます。メイズ手術には組織を凍結凝固させるクライオアブレーションを用いております。心房細動による左心耳内の血栓形成からの血栓塞栓症 (脳梗塞など)を防ぐために医療用左心耳専用クリップを用いた左心耳閉鎖術を行っております。
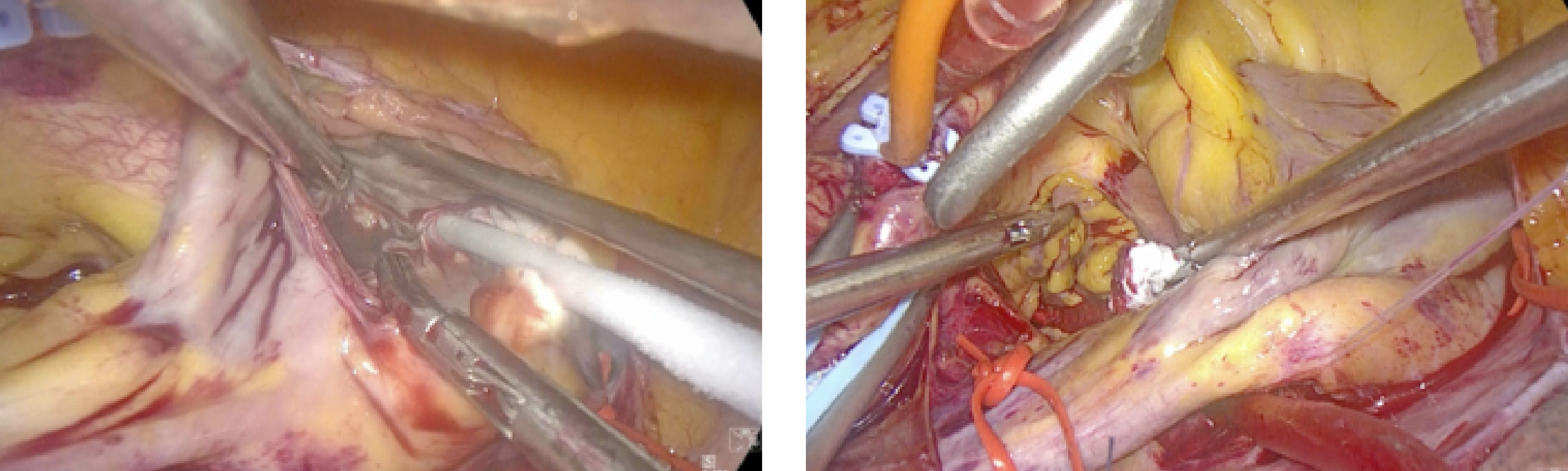
心房中隔欠損や心臓腫瘍に対する手術
先天性心疾患である心房中隔欠損に対しては、パッチを用いた欠損部閉鎖術を行っています。心臓腫瘍は希な疾患であり、ほとんどは良性の腫瘍ですが、左心系に存在すると全身の血栓・塞栓症や、場合によっては心不全などの原因となります。これらの腫瘍の切除も内視鏡下で行っております。

脳神経外科
水頭症とは
水頭症(水脳、Hydrocephalus)は、脳内や脳脊髄液(脳脊髄液)の制御や吸収の障害により、脳室内で脳脊髄液が異常に蓄積する状態を指します。この異常な脳脊髄液の蓄積により、頭部が膨れ上がることがあります。症状は、足が上がらない、小刻みで不安定な歩行、物忘れ及び無気力、尿失禁などがあります。水頭症のタイプは髄液の流れ道が傷害される閉塞性水頭症と、髄液の吸収ができなくなる交通性水頭症があり、それぞれ最適な治療法があります。
水頭症に対する神経内視鏡手術
当科では水頭症の治療として神経内視鏡による手術を積極的に取り組んでいます。水頭症に対して従来の標準的治療である脳室腹腔シャント術では、シャントシステムである器械を体内に留置する必要がありました。しかし、疾患を適切に選択することにより、シャントシステムを体内におくことなく、脳の中にバイパスを作ることで水頭症を治療できるようになりました。神経内視鏡手術では、脳室から髄液循環路の障害物を取り除いたり、第三脳室の底に髄液の新しい交通路を作ったりすることで水頭症を改善させます。神経内視鏡手術の主な適応は上述の閉塞性水頭症ですが、場合により乳児期に留置したシャントシステムを抜去するのに神経内視鏡手術が有効なことがあります。
【東京医科大学病院での特色】
東京医科大学脳神経外科では日本で神経内視鏡手術が始まった1990年代末より、同手術に積極的に取り組んでおり、症例は豊富です。対象疾患は水頭症だけではなく、脳室内腫瘍や下垂体近傍腫瘍に対して開頭を行わず、頭蓋骨の小孔や鼻腔から病変にアプローチすることにより低侵襲に治療を行うことができます。近年では頭蓋底疾患や脳実質内腫瘍に対する、神経内視鏡手術も増加しています。救急医療領域では脳卒中の一つである、脳内出血に対する手術にも神経内視鏡を積極的に取り組んでいます。手術時間の短縮、出血量の減少のみならず、従来の開頭手術ではアプローチ困難であった脳室内血腫に対し有用です。
経験豊富な頭蓋底腫瘍・悪性脳腫瘍チームによる低侵襲手術
神経内視鏡手術は有用な手術法であることは間違いないのですが、当科で一番重要視しているのは患者さんの機能を残し、より安全に手術を行うことです。病変の場所や大きさなどにより、神経機能を守るために頭蓋骨を大きめに除去することや、覚醒したまま(手術中に麻酔を切って会話をしながら)にして腫瘍を摘出することがあります。このような手術は皮膚切開範囲が大きくなることありますが、機能を残すという意味では低侵襲手術と言えます。小さな開頭を行うことは患者さんの侵襲度が下がる一つの要因ではありますが、病変の大きさや場所により、顕微鏡による開頭手術が適している場合もありますので、まずは担当医師にご相談ください。
整形外科
腰部脊柱管狭窄症に対する内視鏡手術
腰部脊柱管狭窄症の中で神経の圧迫が1か所もしくは2か所で背骨自体の変形、不安定性が重症でない場合、内視鏡手術が可能となります。
手術の傷は除圧術のみの場合、約2㎝の傷1つで、除圧固定術の場合はこの約2㎝の傷に加え一回り小さな傷が2~3つ必要になります。
手術内容に関しては、2㎝ほどの傷から内視鏡を挿入し、術野をモニターで確認しながら神経を圧迫している腰椎を削って圧迫を取り除くことや、背骨の中に金属のネジや棒を挿入します。
切開範囲が最小限の為、正常筋肉へのダメージも少なく従来法と比べて術後の痛みも大幅に軽減されます。経過良好であれば術後3日から7日での退院が可能です。
【東京医科大学病院での特色】
投薬や各種ブロックなどの保存的加療で軽快する場合が多いが、手術が必要となる場合もあり、一般的には圧迫された神経の後方の椎弓を切除する手術が選択され、すべりや不安定性を伴う場合には固定術が選択されることも多く、手術の侵襲は小さくないと言えます。当院ではすべりを伴った腰部脊柱管狭窄症に対しても検査して可能な範囲を検討しています。内視鏡下除圧術は一か所につき、約2cmの皮膚切開で椎弓を切除することが可能であり、切除範囲が必要最小限になるため、術後の不安定性が起こりにくく、固定術が不要となることが多く、術後の社会復帰や回復が早くなることも期待され、良好な術後長期成績を報告しました。