その他手術 Other Surgery
その他手術について
大学病院ならではの総合力を発揮し、さまざまな患者さんに対して内科系・外科系における低侵襲の検査・診断・治療を行っています。
耳鼻咽喉科・頭頸部外科
頭頸部がんとは
頭頸部がんは、口腔、喉頭、咽頭、声帯、顔面など、頭頸部に発生するがんの総称です。これらのがんは、口腔がん、喉頭がん、咽頭がん、鼻咽頭がん、唾液腺がんなど、異なる部位に発生することがあります。中高年の男性に多く、喫煙や飲酒との関わりが大きいがんです。さらに、ヒトパピローマウイルス(HPV)感染も頭頸部がんの一因となります。
頭頸部がんに対する光免疫療法(頭頸部アルミノックス治療)
専用の薬剤とレーザー装置を使って、がん細胞を効率的に攻撃する治療法です。過去に治療歴があり、切除不能な局所再発の頭頸部がんに対して適応があります。
レーザー免疫療法はレーザー手術のため、患者さんは大きな切開や手術に伴う合併症のリスクを回避できます。これにより、回復期間が短縮され、入院期間が短くなることが期待されます。
【東京医科大学病院での特色】
東京医科大学病院耳鼻咽喉科・頭頸部外科では、切除不能な局所再発頭頸部がんを対象に2021年1月から頭頸部アルミノックス治療を開始しました。
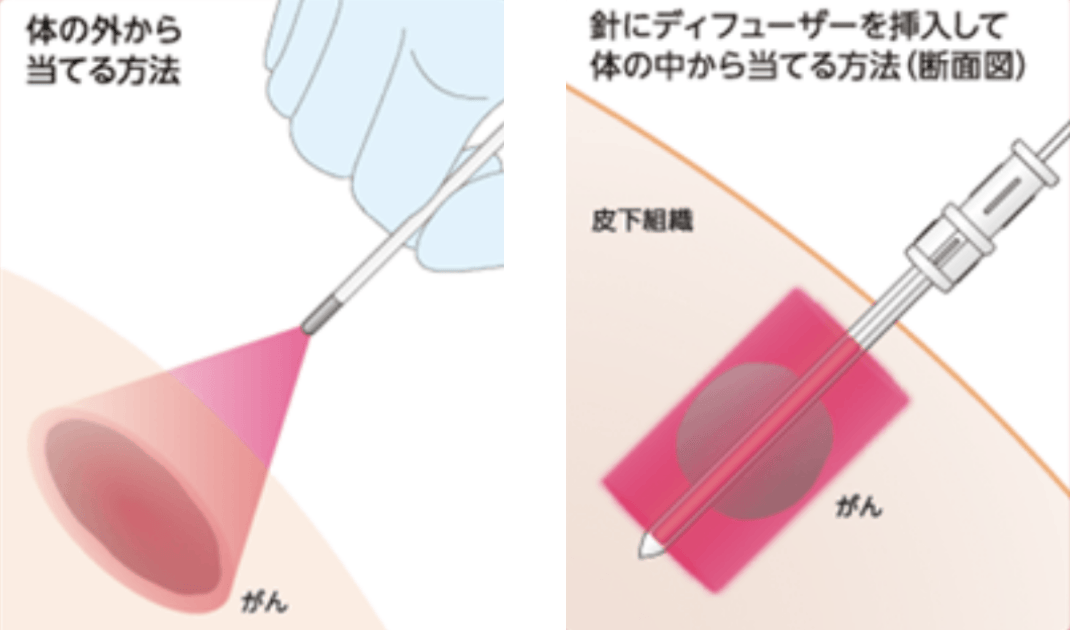
本治療は2段階で構成されます。すなわち(1)アキャルックス®の点滴静注、(2)アキャルックスが結合した腫瘍細胞へのBioBlade®レーザシステムによる波長690nmのレーザー光の照射です。治療日数は2日間(Day1:点滴静注、Day2:レーザー光照射)で、その後は経過観察をします。病変が完全に消失しない場合には、28日以上の間隔を空けて、最大で4回まで繰り返して行うことが可能です。 レーザー光には2種類のタイプがあります。ひとつは体の表面から当てる方法です。もうひとつは腫瘍細胞に針を刺して体の中から当てるタイプです。
関連リンク
日本耳鼻咽喉科頭頸部外科学会公式ホームページで、患者さんやご家族の方を対象にした頭頸部アルミノックス治療の解説動画です。
消化器内科
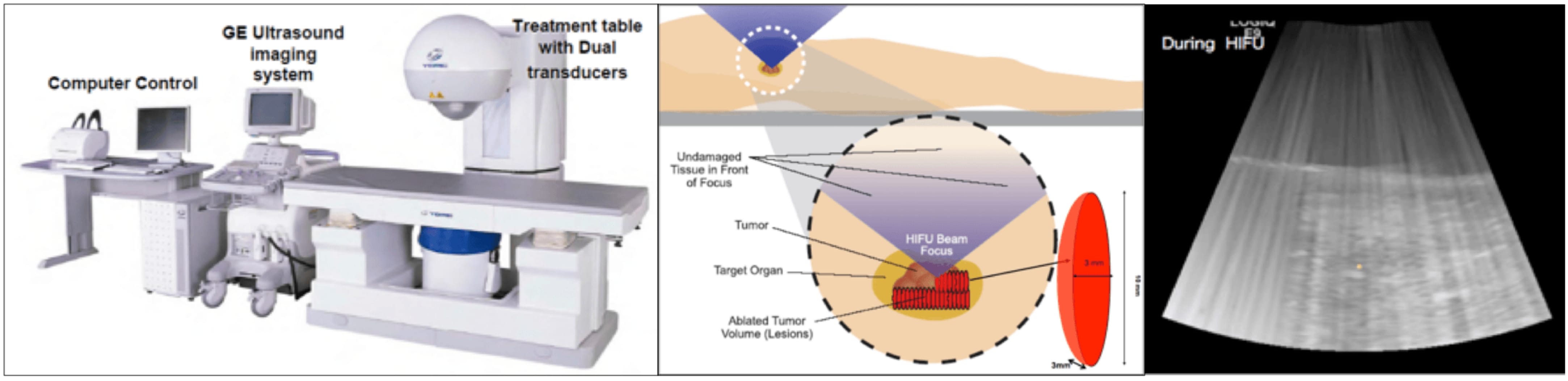
膵がんに対する強力集束超音波治療法HIFU
このHIFU療法は、超音波を用いて行う治療法で、放射線被曝がなく、針や麻酔なども必要としない侵襲の少ない治療法です。日本では、前立腺肥大、本態性振戦、パーキンソン病による運動症状の緩和においては保険診療で行われています。HIFUは超音波を焦点化させることができ、がん組織に焦点を当てることができます。これにより、周囲の正常な組織への影響が最小限に抑えられます。
【東京医科大学病院での特色】
HIFU治療は、2008年12月より2019年3月まで、当院の医学倫理審査委員会の承認のもと、臨床研究としてこれまでに176名の膵がん患者さんの治療を行ってきました。この臨床試験の結果では、有害事象発生率は2.7%(皮膚熱傷、膵仮性嚢胞、膵炎、胃潰瘍)で、いずれも軽症であり重篤な有害事象は認めておりません。治療効果に関しては、化学療法にHIFU治療を併用することで、痛みなどの症状を緩和する効果は67%、局所の腫瘍を制御する率は72%、平均生存期間は、化学療法単独の治療群に比較して予後延長効果を認めております。HIFU治療は5日間程度の入院で行います。
肝細胞がんに対する局所療法およびナノナイフ治療
肝細胞がんに対する穿刺局所治療(体外から針を刺して病変を治療する)として、3cm未満のがんに対するラジオ波焼灼療法やマイクロ波凝固療法が本邦で広く行われており、消化器内科でも豊富な治療経験を有しております。さらに当科では先進医療承認を受けた、ナノナイフ治療(不可逆電気穿穴法治療 Irreversible Electroporation, IRE)も行っております。ナノナイフ治療は、がんが肝内の血管や胆管、消化管に接してラジオ波焼灼療法等の局所治療が困難な場合に行われます。患部に複数本の針を刺し、そこに3000ボルトの高電圧電流を流すことで、針の間にあるがん細胞にナノメートル(10万分の1ミリメートル)の大きさの穴を開け、がん細胞を死滅させる治療法です。最大の特徴は、神経や血管、胆管等への影響が、従来の局所療法と比べて極めて小さいことです。詳細は下記のサイトをご覧ください。
https://hospinfo.tokyo-med.ac.jp/news/release/20191115.html眼科
緑内障に対する低侵襲緑内障手術
緑内障とは、目から入る情報を脳に伝達する視神経に障害が起こり、視野に欠損や狭窄を生じる病気のことです。治療が遅れると失明に至ることもあるため、早期発見・早期治療が大切です。最も確実な治療法は眼圧を下降させることで、まずは点眼薬を用います。しかし、複数の点眼薬を毎日、忘れずに続けるのは大変なことですし、点眼を忘れてしまうと知らない間に悪化してしまうこともあります。
そこで最近は点眼の手間を解消する目的も兼ねて、比較的早い段階で侵襲の少ない外科的治療、すなわち低侵襲緑内障手術(MIGS)が行われるようになっています。MIGSとは眼の中の水(房水)の排出を改善して眼圧を下降させる治療法で、レーザーを用いた治療の他、線維柱帯切開術(眼内法)やiStentという器具を使用した手術があります。強力な眼圧下降が必要な場合には線維柱帯切除術という手術が行われますが、最近はより低侵襲で簡便な術式であるプリザーフロマイクロシャントという方法が開発され、患者さんの負担軽減に役立っています。
【東京医科大学病院での特色】
当院では一般的な緑内障の他、糖尿病やぶどう膜炎に合併して発症する難治な続発緑内障についても非常に多くの診療実績があります。術式は患者さんの視機能障害の進行度や生活状況などを考慮して、最適な方法を検討の上、実施しています。
緑内障の治療、特に外科的治療は手術とともに術直後の管理が非常に大切であり、手術成績に影響することもあります。したがって当院では入院設備を完備している利点を生かし、レーザー治療などの一部の治療を除いて、原則として入院での治療をお勧めしています。
なお、いずれの手術も保険診療で行っています。
【患者さんへのメッセージ】
緑内障に対する外科的治療については低侵襲な術式が増えてきていることは事実であり、喜ばしいことです。しかし、低侵襲であればあるほど治療効果、すなわち眼圧下降効果は必ずしも十分でないことがあります。そのような場合には、より大きな効果が期待できる術式を検討することになります。
網膜硝子体疾患に対する低侵襲硝子体手術
糖尿病網膜症、網膜剥離などの網膜硝子体疾患は、治療が遅れると失明に繋がる危険性があります。硝子体手術はこの網膜硝子体疾患に対する外科的治療です。現代の硝子体手術の切開創は25ゲージ(外径0.51mm)または27ゲージ(外径0.41mm)と非常に小さく、東京医科大学病院眼科では、この小切開創による硝子体手術を行っています。本手術は手術に伴う侵襲が少なくて済むため傷口の回復が早いため、対象となる疾患や手術の内容にもよりますが、早期退院が可能となっています。
【東京医科大学病院での特色】
東京医科大学病院眼科では日頃から多数の硝子体手術を実施しており(2023年度実績858例)、全症例に対し低侵襲硝子体手術(小切開創硝子体手術)を行っています。その主な対象疾患は増殖糖尿病網膜症、裂孔原性網膜剥離、黄斑上膜、黄斑円孔などの網膜硝子体疾患と、急性網膜壊死や感染性眼内炎などの難治性ぶどう膜炎です。これらの難治な症例は近隣のみならず、他県を含めた遠方の医療施設からも紹介されています。また、裂孔原性網膜剥離や急性感染性眼内炎などの緊急手術が必要な症例に対しては、24時間体制で対応しています。
【患者さんへのメッセージ】
東京医科大学病院眼科が数多く施行している他の治療として、抗VEGF薬硝子体内注射があります。対象疾患は滲出型加齢黄斑変性、網膜静脈閉塞症や糖尿病網膜症に伴う黄斑浮腫などです。当科では注射による侵襲をできるだけ少なくするため、極細の31ゲージ針(外径0.28mm)を用いており、注射時の疼痛の軽減や注射後の合併症予防に役立っています。
眼悪性腫瘍に対する低侵襲性マイトマイシンC
結膜や角膜に生じる、いわゆる眼表面悪性腫瘍の治療は手術による腫瘍の切除が基本となります。しかし、病変が進行してしまった場合は眼球を摘出しなくてはならないこともあります。
マイトマイシンC(MMC)は抗生物質に分類される薬剤で、抗腫瘍効果があり、これまでに様々な悪性腫瘍(がん)の治療薬としての有効性が示されています。また、眼科領域では以前から緑内障に対する手術療法の際に、その効果を高める目的でMMCが使用されており、2023年からは保険診療での使用が認められています。一方、MMCは本来の抗がん剤としての作用を利用して眼表面の悪性腫瘍、すなわち結膜に発生する扁平上皮がんや悪性黒色腫などの治療薬、あるいは治療補助薬として国内外で使用され、良好な治療成績が報告されています。その結果、眼球や眼瞼や結膜などを温存し、低侵襲な医療を提供できる可能性があります。
【東京医科大学病院での特色】
東京医科大学病院眼科は眼の悪性腫瘍の患者さんが全国から数多く紹介され、豊富な診療実績があります。眼表面の悪性腫瘍に対するMMCを用いた治療も数多く実施しており、良好な治療成績が得られています。
なお、眼表面の悪性腫瘍に限らず、眼部悪性腫瘍は眼周囲の領域にも浸潤し、さまざまな診療科と連携しながら治療を進めていかなくてはならないことがあります。当院では、形成外科、脳神経外科、耳鼻咽喉科、血液内科を含めた他科と綿密に連携し、治療を行っています。
【患者さんへのメッセージ】
MMCは有用な治療薬、あるいは治療補助薬であることは間違いないものの、全ての症例の効果を発揮するわけではありません。がんが組織の深部に浸潤してしまった場合は無効なことが多く、その場合はやはり手術療法が中心となります。また、瞼が赤くなるなどの副作用を生じた場合には、使用を中止しなくてはならないこともあります。
