治療方法は、がんの進行の程度や体の状態などから検討します。
がんの進行の程度は、「病期(ステージ)」として分類します。病期は、ローマ数字を使って表記することが一般的で、食道がんでは早期から進行につれて0期?IVb期まであります。

病期(ステージ)
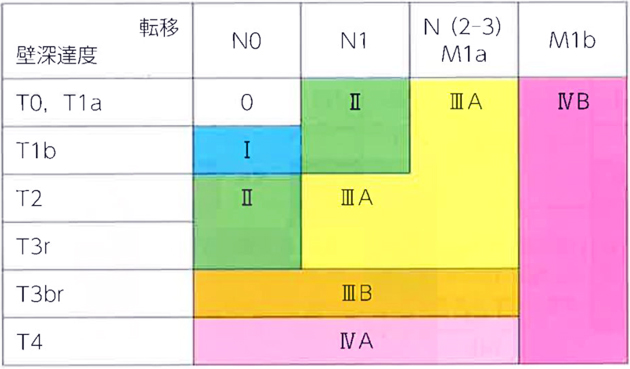
病期は、がんが食道壁のどの深さまで広がっているかを示すT因子、リンパ節転移の程度を示すN因子、別の臓器への転移の有無を示すM因子の組み合わせにより決まります(表1)。
表1 食道がんのT・N・M各因子の分類 (UICC第7版)
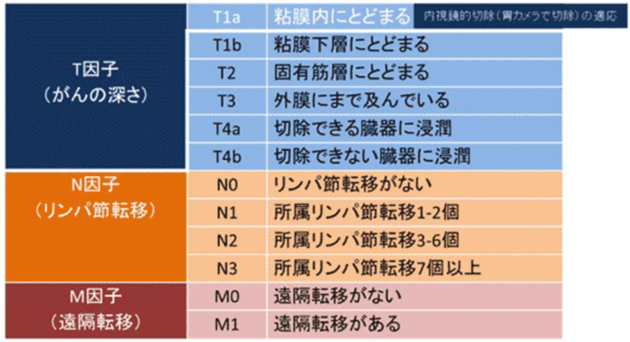
- 日本食道学会編「臨床・病理 食道癌取扱い規約(第12版)」(金原出版)より一部改変
図2 食道がんの深達度
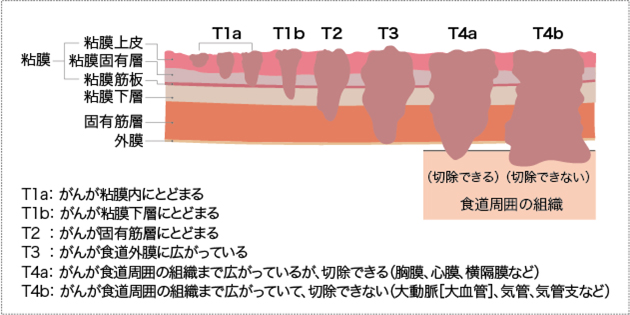
- 日本食道学会編「臨床・病理 食道癌取扱い規約(第12版)」(金原出版)より一部改変
表2 食道がんの病期(ステージ)分類(食道癌取扱い規約第12版)
- 日本食道学会編「臨床・病理 食道癌取扱い規約(第12版)」(金原出版)より一部改変
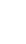
治療の選択
食道がんの治療には、大きく分けて内視鏡的切除、手術、放射線治療、薬物療法(化学療法)の4つがあります。それぞれの治療法の特長を生かしながら、単独または組み合わせた治療を行います。
治療法は主に病期(表2)で決まりますが、同じ病期でも、患者さんの希望やがん以外の病気、体の全体的な状態を考慮して治療を決めていきます。担当の先生とよく相談し、十分に納得した上で治療を受けましょう。
図3~図5は、食道がんに対する治療方法を示したものです。担当医と治療方針について話し合うときの参考にしてください。
(1) 0期の治療
粘膜にとどまるがんでは、食道を温存できる内視鏡的切除術が標準治療として推奨されています。病変の範囲が広く、内視鏡的切除後に食道が細くなる(狭窄[きょうさく]する)可能性が高い場合は、放射線治療や手術を行う場合があります。
(2) I期の治療
I期では、手術が標準治療として推奨されています。状況によって、手術と化学放射線療法(放射線治療と化学療法の併用療法)のいずれかを行います。化学放射線療法は手術と同じくらいの治療効果が得られるという報告があります。
図3 食道がんの治療の選択(0期・I期)
- 日本食道学会編「食道癌診療ガイドライン 2022年版」(金原出版)より作成
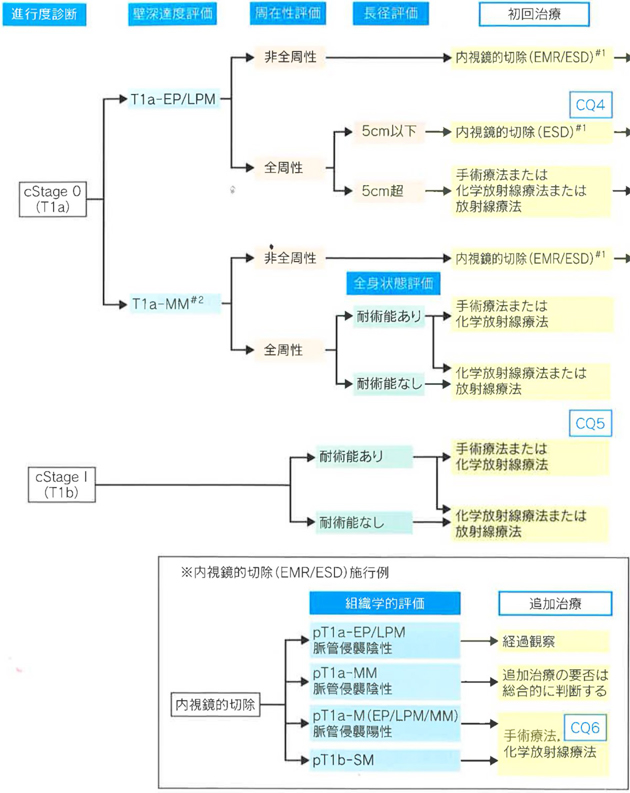
(3) II期・III期の治療
II期・III期の標準治療は、治療前に体の状態を調べて、手術ができる体の状態である場合には手術が第一選択です。その中でも、まず化学療法を行って手術をする方法が標準治療とされています。体力的に手術ができない体の状態であると判断された場合や、手術を希望しない場合には、化学放射線療法や放射線治療単独療法を行います。
図4 食道がんの治療の選択(II期・III期)
- 日本食道学会編「食道癌診療ガイドライン 2022年版」(金原出版)より作成
(4) IV期の治療
IVa期では、化学放射線療法が標準治療として推奨されています。IVb期では、化学療法が標準治療として推奨されています。がんによる痛みや狭窄などの症状がある場合は、これらを緩和する治療が重要になります。
図5 食道がんの治療の選択(IVa期・IVb期)
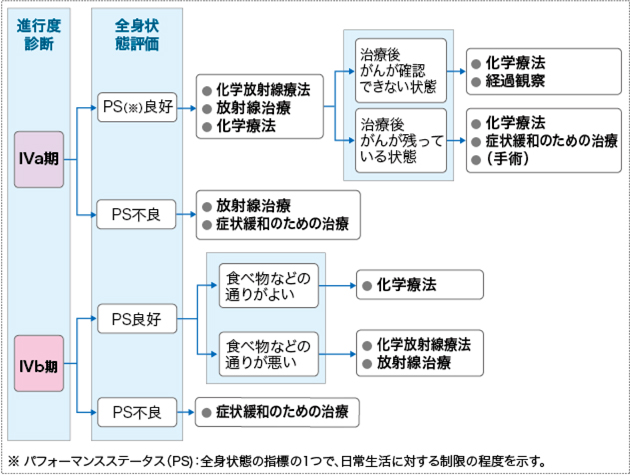
- 日本食道学会編「食道癌診療ガイドライン 2022年版」(金原出版)より作成
1内視鏡治療
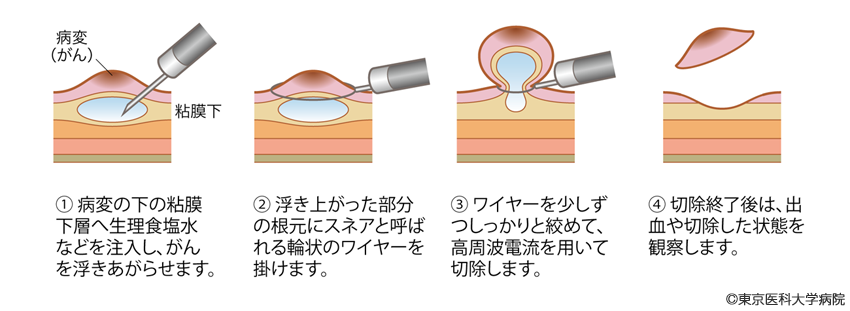
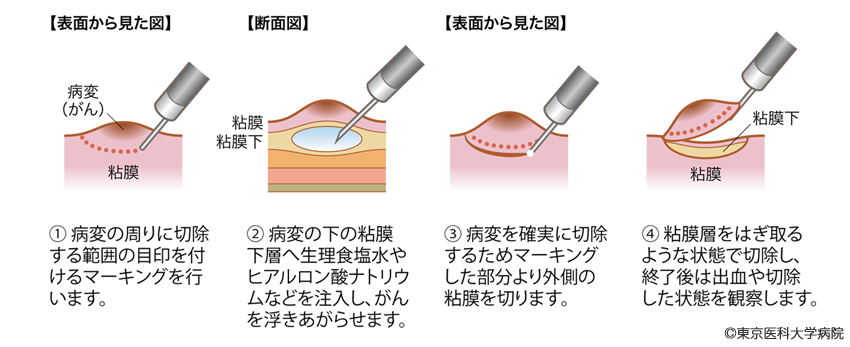
内視鏡治療は、食道内視鏡を用いて食道の内側からがんを切除する方法です。切除方法には、図6と図7に示す2つがあります。内視鏡治療の対象は、リンパ節転移のない0期の早期食道がんです。
切除された食道がんを含む組織は、顕微鏡で詳細に調べます。治療後にがんが残っている可能性や、リンパ節転移の可能性が高いと判断された場合は、手術や化学放射線療法などを追加して行うことがあります。
図6 内視鏡的粘膜切除術(EMR)
図7 内視鏡的粘膜下層剥離術(ESD)
2手術(外科治療)
1)手術について
手術は、現在食道がんに対する標準的な治療法です。がんを含めた食道と胃の一部を切除し、同時にリンパ節を含む周囲の組織も切除します(リンパ節郭清[かくせい])。食道切除後には、胃や腸を使って食物の新しい通路をつくる手術(再建術)を行います。がんの発生する部位が、食道の頚部・胸部・腹部のどの部位かによって手術の方法が異なります。
(1)頚部食道がん
がんが小さく頚部の食道にとどまっている場合、頚部食道のみを切除します。がんの大きさや場所によっては、のど(咽頭喉頭)や全食道を一緒に切除することもあります。食道の再建は、小腸の一部や胃を使って行います。咽頭喉頭を切除した場合、呼吸をする気管の入り口(永久気管孔)が首にできます。また、声帯がなくなるため声が出せなくなりますが、発声法の習得や電気式人工喉頭(発声を補助する器具)を使用することで、会話ができるようになります。
(2)胸部食道がん
一般的に右胸部と頚部と上腹部を切開し、胸部食道全部と胃の一部を切除します。同時に、頚部・胸部・腹部にわたるリンパ節郭清が必要です。最近では、胸腔鏡や腹腔鏡などを使って傷を小さくする方法もあります。食道の再建は、胃を引き上げて残っている頚部食道とつないで行います。胃が使えない場合は、大腸や小腸を使います。
当院では現在、ロボット支援手術を導入して安心安全な手術を行っています。
ロボット支援食道癌手術
当院では2009年より本邦で初となる安全性と根治性に関する臨床試験を行い、保険収載される以前より最新鋭機ダヴィンチXiを用いた食道癌手術を行なっています。
「ダヴィンチ」は、「自由度の高い精密で安定した多関節機能、高精細な三次元拡大映像」を兼ね備えています。この手術支援ロボットを熟練した外科医が操作することで「機能を温存した食道癌切除が、より確実に」行うことができます。
「ダヴィンチ」の機能
従来の内視鏡下手術では不可能とされていた動きが可能になったことで、より繊細かつ正確な手術が可能となります。
1.多関節機能:人間の手首にように、自由に屈曲・回転
2.モーションスケーリング機能:大きな手の動きを小さな鉗子の動きに変換
3.手ぶれ防止機能:人間の自然な手ぶれが鉗子に伝わらないように自動補正
4.安定した高解像度3Dカメラ:微細解剖に沿った手術による臓器機能温存
- Intuitive社資料より
(3)腹部食道がん
原則は胸部食道がんと同様に手術を行います。食道と胃のつなぎ目にあるがん(食道胃接合部がん)では、食道の上部は残し、食道の下部と、胃の上半分または胃の全部を切除する方法があります。その場合は、腹部の切開のみで手術をすることがあります。いずれにしても周囲のリンパ節郭清が必要です。食道の再建は、残った胃や小腸を用いて行います。
(4)バイパス手術
がんで食道がつまってしまった場合に、食事ができるようにすることを目的とした手術です。がんのある食道を残して、胃や腸を使って、頚部の食道から胃までを通る新しい食物の通り道を別につくります。バイパス手術に代わって食道ステント挿入を行う場合があります。
2)手術に伴う主な合併症と対応
食道がんの手術に伴う合併症には、縫合不全(つなぎ目のほころび)、肺炎、嗄声(させい:声のかすれ)、肝・腎・心臓などの臓器の障害などがあります。これらの合併症が死につながる確率は、2~3%とされています。特に、高齢者や別の臓器に障害をもっている人で起きやすくなります。
(1)縫合不全
手術のときに消化管を縫い合わせたところがうまくつながらなかった場合に、つなぎ目から食物や消化液が漏れて、炎症が起こり痛みや熱が出ます。縫合不全が生じると、食事の開始が遅れます。
(2)肺炎
手術後は、寝ていることが多く、痛みもあり、肺の奥の痰が思うように出せなくなることから、肺炎を起こしてしまうことがあります。また、手術のときに、誤嚥(ごえん)防止の役割がある声帯の神経を触ることで、誤嚥しやすくなり、肺炎を起こすことがあります。
(3)嗄声
手術のときに、発声の役割のある声帯を調節する神経(反回神経)を触ります。手術後に神経機能が低下し、声がかすれることがあります。多くの場合、神経機能は3~6カ月程度で回復します。嗄声があるときには、嚥下(えんげ)時にむせないように注意することも必要です。
3放射線治療
放射線治療は、手術と同様にがんのある部分に対する治療で、食道や胃、または喉頭(声帯)の機能を温存することが可能です。高エネルギーのX線などをがんに直接あてて小さくします。通常、連日照射(週5日、6週間など)を行います。放射線単独で行うよりも、化学療法と同時に行うほうが、より効果的です。
がんを治すことを目的にした治療(根治照射)と、がんによる症状を抑えるための治療(緩和照射)の2つがあります。
1)根治照射
がんの広がりが、放射線をあてられる範囲にとどまっている場合には、がんの消失(治癒)を目指します。食道を温存するため、手術で食道を切除した場合と比較して、治療後の食生活への影響が少ないことが特徴です。
2)緩和照射
がんが広範囲に広がっている場合に、がんがあることで痛みがあったり、周辺の臓器への圧迫や食道の狭窄などの症状が出たりすることがあります。その場合には、症状を緩和させるために放射線を照射することがあります。これを緩和照射と呼んでいますが、一般的に根治照射よりも短い期間で行うことが多いです。
●副作用について
(1)放射線治療中の副作用
照射された部位の食道の炎症による痛みやつかえ感が、治療開始後2週間から5週間ほど続きます。その他にも、皮膚の乾燥や日焼けに似た症状、白血球減少などがあります。程度が強い場合には、放射線治療や化学療法を中断することもあります。これらの副作用の程度には個人差がありますが、通常は治療後2週間から4週間ぐらいで改善します。
(2)放射線治療後、数カ月から数年後に起こりうる副作用
治療後時間がたって副作用が出現することがあり、これを晩期障害といいます。心臓や肺や甲状腺が照射範囲に含まれていると、放射線による肺炎や心外膜炎・心のう水貯留、胸水貯留、甲状腺機能低下などが起こることがあります。治療が終了したあとも、担当医の継続的な診察が必要です。
●治療効果判定
治療による効果判定は、原発巣は内視鏡やCTで、転移巣は主としてCTを用いて行います。MRI、PETや超音波(エコー)を用いることもあります。治療の目的により検査間隔は異なりますが、通常2~3カ月ごとに行われ、治療を変更する必要性などを検討します。
4薬物療法(化学療法)
がん細胞を小さくする効果のある細胞障害性抗がん剤という種類の薬(以下、抗がん剤)を、全身に広がったがん細胞に作用させます。
食道がんでは、がんや全身の状態により、薬を単独または複数組み合わせて用います。放射線や手術と組み合わせる場合には、状況に合わせて同時に行ったり、順番に行ったりします。
食道がんに使われる主な抗がん剤には、フルオロウラシル(5-FU)、シスプラチン、ネダプラチン、ドセタキセル、パクリタキセル、ニボルマブがあります。
抗がん剤が用いられる場面は、
・ I~III期、IV期の一部に対する根治的化学放射線療法
・ II~III期に対する術前化学療法
・ II~III期に対する術後化学療法
・ IV期に対する化学療法
などがあります。
1)5-FU+シスプラチン療法(FP療法)
食道がんで最も多く用いる併用療法です。シスプラチンは1日目に2時間で点滴し、5-FUはその後4~5日間連続で持続点滴します。3,000mL程度の点滴を連日行い、1週間ほどの入院が必要です。術前に行う場合には3週間ごとに2回、IV期の場合は4~6週間ごとに繰り返します。 放射線と併用する場合には、4週間ごとに繰り返します。
2)5-FU+シスプラチン+ドセタキセル療法(DCF療法)
5-FU+シスプラチン療法に、ドセタキセル(1日目に1時間の点滴)を加える治療法です。術前治療など、短い期間で腫瘍を縮小したい場合に多く用います。術後の再発(リンパ節・他臓器転移)に対しても用いられます。
3)ニボルマブ療法
5-FU+シスプラチン療法・DCF療法の効果がなくなった場合には、免疫チェックポイント阻害薬であるニボルマブを投与することで腫瘍の増殖を抑えることができる可能性があります。ニボルマブでは30分の点滴を2週間ごとに繰り返します。副作用が出現した場合には、休みを入れながら継続します。入院の必要はなく、外来で治療可能です。
図8 切除不能進行食道癌に対する化学療法
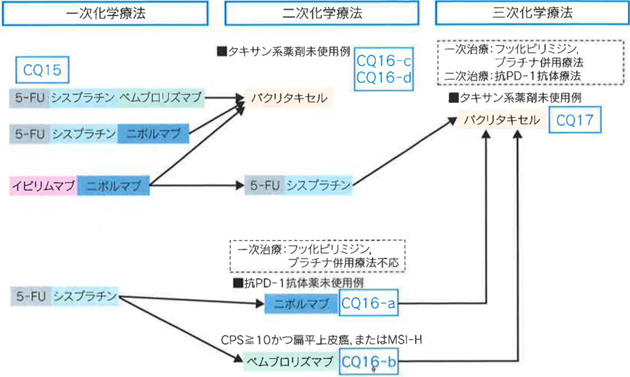
- 日本食道学会編「食道癌診療ガイドライン 2022年版」(金原出版)より作成
●副作用について
抗がん剤による副作用として、血液細胞が減る、口腔(こうくう:口の中)や胃腸の粘膜の再生が起こりにくくなる、髪の毛や爪が伸びなくなる、感染しやすくなる、貧血、吐き気、口内炎、脱毛などの症状があらわれることがあります。起こり方や起こりやすさは個人によって異なります。
5食道がんの集学的治療
がんの種類や進行度に応じて、手術、放射線治療、化学療法などのさまざまな治療法を組み合わせることを集学的治療といいます。近年、食道がんでは、手術と化学療法、化学療法と放射線治療といった組み合わせによる集学的治療が多く行われています。
1)手術と化学療法の組み合わせ
(1)術前補助化学療法
日本では、II期・III期の胸部食道がんの場合、術前にシスプラチン+5-FU療法を行うことが標準的です。
(2)術後補助化学療法
食道がんで術前治療なく手術を行ったあと、病理検査の結果からリンパ節への転移が認められた場合、術後にシスプラチン+5-FU療法を行うことがあります。
2)化学療法と放射線治療の組み合わせ(化学放射線療法)
化学放射線療法は、IVa期の場合の標準治療です。IVb期でも、症状緩和の目的で行うことがあります。それ以外の病期でも、患者さんの希望や全身の状態などによって、手術を行わない場合の完治を目指した治療として行います。一般的には、同時に化学療法と放射線照射を行います。当院では5‐FU+シスプラチン+ドセタキセル療法に放射線を組み合わせるDCF-R療法が行われ、良好な成績が得られています。
3)化学放射線療法後の救済治療
II期、III期の食道がんに対する化学放射線療法のあとに、がんが残っていたり(遺残)、いったんは消失したように見えたけれども同じ場所に再発したりした場合に、手術や内視鏡治療を行うことがあります。これを救済治療といいます。救済治療としての手術(サルベージ手術)は、合併症の発生頻度や術後の死亡率が高くなるとされています。
6緩和ケア・対症療法
緩和ケアとは、クオリティ・オブ・ライフ(QOL:生活の質)を維持するために、がんに伴う体と心のさまざまな苦痛に対する症状を和らげ、自分らしく過ごせるようにする治療法です。がんが進行してからだけではなく、がんと診断されたときから必要に応じて行われ、希望に応じて幅広い対応をします。
なお、対症療法とは、がんに伴う症状や治療による副作用に対しての予防、症状を軽減させる治療のことを指します。
本人にしかわからないつらさについても、積極的に医療者へ伝えましょう。
食道がんでは、診断時から嚥下障害や栄養障害などによってQOLが低下している場合が多く、治療の初期から緩和ケアや対症療法を行うことが重要です。
最終更新日:2023年2月10日